Definição / Descrição
A capsulite adesiva (CA), muitas vezes referida como ombro congelado, é caracterizada por uma amplitude de movimento glenoumeral ativa e passivamente progressivamente restrita e inicialmente progressivamente restrita com recuperação espontânea completa ou quase completa em um período de tempo variado. Para fins de pesquisa, a condição é freqüentemente definida como perda de mais de 25% da amplitude normal de movimento do ombro em pelo menos duas direções, [1][2][3][4][5][6] particularmente abdução e rotação externa .
AC está associada a sinovite e contratura capsular da articulação do ombro. [1][2][3][4][5][7] Na prática clínica, pode ser muito difícil diferenciar o estágio inicial da CA de outras patologias do ombro. [1] No entanto, é importante que os médicos possam desenvolver uma suspeita precoce dessa condição para beneficiar seus pacientes. O manejo fisioterapêutico de pacientes com CA pode variar de maneiras importantes do manejo de pacientes com outras condições do ombro.
Epidemiologia / Etiologia
Embora a etiologia permaneça obscura, a capsulite adesiva pode ser classificada como primária ou secundária. O ombro congelado é considerado primário se o início é idiopático, enquanto resultados secundários de uma causa conhecida ou evento cirúrgico. [7] Três subcategorias de ombro congelado secundário incluem: sistêmica ( diabetes mellitus e outras condições metabólicas), extrínseca ( AVC , fraturas do úmero, doença de Parkinson ) e fatores intrínsecos ( patologias do manguito rotador , tendinopatia do bíceps , tendinopatia calcificada , Artrite conjunta da CA ). [2]
A capsulite adesiva é frequentemente mais prevalente em mulheres, indivíduos entre 40 e 65 anos e na população diabética, com uma taxa de ocorrência de aproximadamente 2-5% na população geral, [5][2][8][9][ 4][10] e 10-20% da população diabética. [9][10] Se um indivíduo tiver capsulite adesiva, terá uma chance de 5 a 34% de tê-lo no ombro contralateral em algum momento. O envolvimento bilateral simultâneo foi encontrado em aproximadamente 14% dos casos. [2] Outros fatores de risco associados incluem: trauma, imobilização prolongada, doença da tireoide, acidente vascular cerebral, infartos do miocárdio e presença de doença autoimune. [5][11]
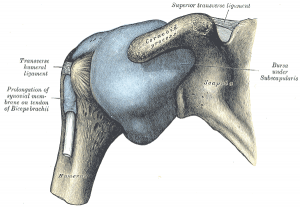
O processo da doença afeta a cápsula articular anterio-superior, o recesso axilar e o ligamento coracoumeral. Foi demonstrado através de artroscopia que os pacientes tendem a ter uma pequena articulação com perda da prega axilar, cápsula anterior firme e sinovite leve ou moderada, mas sem aderências reais. [1][10] A contratura do intervalo do manguito rotador também foi observada em pacientes com capsulite adesiva e contribui muito para a diminuição da amplitude de movimento observada nessa população. [2]
Há discordância contínua sobre se a patologia subjacente é uma condição inflamatória, condição fibrosante ou um processo algoneurodistrófico. Evidências sugerem que há inflamação sinovial seguida de fibrose capsular, na qual o colágeno tipo I e III é depositado com subseqüente contração tecidual. [1] Níveis elevados de citocinas séricas têm sido notados e facilitam a reparação e remodelação tecidual durante processos inflamatórios. Em casos primários e alguns casos secundários de capsulite adesiva, as citocinas mostraram estar envolvidas no mecanismo celular que leva à inflamação sustentada e à fibrose. Propõe-se um desequilíbrio entre a fibrose agressiva e a perda do remodelamento colagenoso normal, que pode levar ao enrijecimento da cápsula e das estruturas ligamentares. [2]
Características / Apresentação Clínica
Pacientes que apresentam capsulite adesiva freqüentemente relatam um início insidioso com aumento progressivo da dor e diminuição gradual da amplitude de movimento ativa e passiva. [2][8] Os pacientes frequentemente têm dificuldade em se arrumar, realizar atividades aéreas, vestir-se e, particularmente, apertar os itens atrás das costas. [11][4] A capsulite adesiva é considerada uma doença autolimitada, com fontes que determinam a resolução dos sintomas entre 6 meses e 11 anos. Infelizmente, os sintomas podem nunca desaparecer completamente em muitos pacientes. [11][2][12][13][5][8][14][3][4]
A literatura relata que a capsulite adesiva progride através de três fases clínicas sobrepostas: [1][4][13][11][7]
- Fase aguda / congelante / dolorosa : início gradual da dor no ombro em repouso com dor aguda em movimentos extremos e dor à noite com interrupção do sono que pode durar de 3-9 meses.
- Fase adesiva / congelada / endurecimento : A dor começa a diminuir, perda progressiva do movimento glenoumeral no padrão capsular. A dor é aparente apenas em extremos de movimento. Esta fase pode ocorrer em torno de 4 meses e durar cerca de 12 meses.
- Fase de resolução / descongelamento : melhora espontânea e progressiva da amplitude de movimento funcional, que pode durar de 1 a 3,5 anos.
Diagnóstico diferencial
Algumas condições podem apresentar prejuízos semelhantes e devem ser incluídas no diagnóstico diferencial. Estes incluem, mas não estão limitados a, osteoartrite, bursite / tendinite calcificada aguda, patologias do manguito rotador, síndrome de Parsonage-Turner , uma luxação posterior bloqueada, ou uma fratura proximal do úmero. [13][2]
- Osteoartrite (OA). Ambos podem ter AROM de abdução e rotação externa limitados, mas com OA, a PROM não será limitada. A OA também apresentará mais limitações com flexão, enquanto este é o movimento menos afetado com a capsulite adesiva. A radiografia pode ser usada para descartar a patologia das estruturas ósseas.
- Bursite A bursite é muito semelhante à capsulite adesiva, especialmente em comparação com as fases iniciais. Os pacientes com bursite apresentarão um início não traumático de dor severa, com a maioria dos movimentos sendo dolorosos. A principal diferença será a quantidade de PROM alcançada. A capsulite adesiva será extremamente limitada e dolorosa, enquanto os pacientes com bursite, embora dolorosos, terão uma PROM maior.
- Síndrome do Parsonage-Turner (PTS). PTS ocorre devido a inflamação do plexo braquial. Os pacientes apresentarão sem histórico de trauma e com restrições dolorosas de todos os movimentos. A dor com PTS geralmente desaparece muito mais rapidamente do que com a capsulite adesiva e os pacientes eventualmente apresentam problemas neurológicos (atrofia dos músculos ou fraqueza) que são observados várias semanas após o início inicial da dor.
- Patologias do Manguito Rotador (RC). A principal maneira de distinguir as patologias RC da capsulite adesiva é examinar as restrições específicas da ROM. A capsulite adesiva apresenta restrições no padrão capsular, enquanto o envolvimento RC normalmente não ocorre. A tendinopatia RC pode se apresentar de forma semelhante ao primeiro estágio da capsulite adesiva, pois há perda limitada de rotação externa e os testes de força podem ser normais. A ressonância magnética e a ultrassonografia podem ser usadas para identificar anormalidades dos tecidos moles do tecido mole e labrum.
- Luxação Posterior. Um ombro deslocado posteriormente pode apresentar dor no ombro e ADM limitada, mas, ao contrário da capsulite adesiva, está relacionado a um evento traumático específico. Se o paciente não for capaz de supinar completamente o braço enquanto flexiona o ombro, o médico deve suspeitar de uma luxação posterior.
- “Active Muscle Guarding” Hollmann et al. (2015) relataram em seu estudo que todos os pacientes com suspeita de Ombro Congelado mostraram um aumento significativo na amplitude de movimento sob anestesia, o que confirma que alguns casos podem ter sido falsamente diagnosticados com o Ombro Congelado e que a perda de amplitude de movimento não pode explicado apenas por contrações capsulares. [15]
Exame
Atualmente, o diagnóstico de capsulite adesiva primária é baseado nos achados da história do paciente e do exame físico. [7]
As seguintes medidas de resultado foram utilizadas em estudos de pesquisa de capsulite adesiva.
Roy et al examinaram as propriedades psicométricas do SPADI, DASH, ASES e SST. [17] Confiabilidade, validade de construto e responsividade foram todos encontrados para ser favorável para várias patologias do ombro, mas a revisão não abordou a sua força em relação à capsulite adesiva especificamente.
Observação de postura e posicionamento
- O voo escapular do ombro envolvido pode ser observado a partir das vistas posterior e / ou lateral. [12]
Tela: Exame do quarto superior (UQE) e tela neuro (dermátomos, miótomos, reflexos)
- Um UQE completo deve ser realizado para descartar o envolvimento da coluna cervical ou qualquer patologia neurológica. [2]
Tela Rom: Ativo / passivo / sobrepressão
ROMs cervicais, torácicas, ombro com OP, bem como mobilidade da costela devem ser realizadas.
- A substituição escapular freqüentemente acompanha o movimento ativo do ombro. [2]
Testes musculares resistidos
A rotação externa do ombro (ER) / rotação interna (IR) / abdução (ABd) (sentado) deve ser realizada.
- Pacientes com capsulite adesiva apresentam fraqueza nos ombros ER, IR e ABd em relação ao lado assintomático. [2]
Formal ROM: Ativo / passivo / sobrepressão
Ombro Flex / ABd / ER / IR
- O método de medir ER e IR ROM em pacientes com suspeita de capsulite adesiva varia na literatura. [10][20][21][22]
- Pacientes com capsulite adesiva comumente apresentam restrições de ADM em um padrão capsular. Um padrão capsular é uma restrição de movimento proporcional única para cada articulação que indica irritação de toda a articulação. [20] A articulação do ombro tem um padrão capsular em que a rotação externa é mais limitada que a abdução, que é mais limitada que a rotação interna (limitações do ER> limitações da ABD> limitações da RI). [20][22] No caso da capsulite adesiva, o ER é significativamente limitado quando comparado ao IR e ao ABD, enquanto o ABD e o IR não foram vistos como diferentes.
Mobilidade acessória comum
Articulação glenoumeral:
- Anterior
- Inferior
- Posterior
- Estiramento da cápsula posterior
Em pacientes com capsulite adesiva, a cápsula anterior e inferior será a mais limitada, mas a mobilidade articular será restrita em todas as direções. [20]
Testes especiais
Ombro Shrug Sign
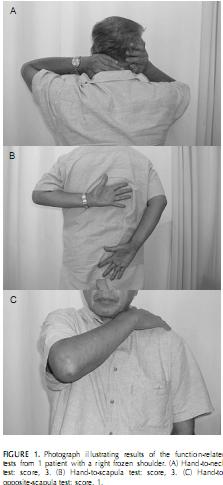
Yang et al. investigaram a confiabilidade de 3 testes relacionados à função em pacientes com patologias do ombro por meio de um estudo não experimental [24]
Mão para o pescoço (Figura 1A)
- Flexão do ombro + abdução + ER
- Semelhante a ADLs como pentear o cabelo, colocar um colar
Mão para escápula (Figura 1B)
- Extensão do ombro + adução + IR
- Semelhante a ADLs como colocar um sutiã, colocar uma jaqueta, entrar no bolso de trás
Mão para a escápula oposta (Figura 1C)
- Flexão do ombro + adução horizontal
Esses testes requerem uma mobilidade adequada do cotovelo, escapulotorácica e torácica e essas áreas devem ser limpas de patologia primeiro. Se um paciente é incapaz de completar o movimento, outras estruturas fora da articulação do ombro podem ser o fator limitante.
A confiabilidade dos três testes foi excelente e a correlação entre eles foi moderada. [24]
Essas medidas funcionais parecem ser úteis para sua objetividade na mensuração da disfunção do ombro. No entanto, embora os testes imitem movimentos fundamentais de AVD, a relação direta entre esses testes e as atividades da vida diária não pode ser assumida.
De outros
Nenhum exame clínico específico para capsulite adesiva foi relatado na literatura e não existe um padrão-ouro para diagnosticar a capsulite adesiva. [7] Embora não haja critérios diagnósticos confirmados, um estudo recente determinou um conjunto de identificadores clínicos que alcançaram um consenso geral entre os especialistas para os estágios iniciais da capsulite adesiva primária (idiopática). [7] As seguintes ferramentas podem ser usadas para ajudar a determinar o estágio da capsulite adesiva e / ou seu estado de irritabilidade.
Consenso foi alcançado em oito identificadores clínicos reunidos em dois domínios distintos (dor e movimento), bem como um componente de idade . [7]
Dor
- Forte componente da dor noturna
- Dor com movimento rápido ou desprotegido
- Desconforto deitado no ombro afetado
- Dor facilmente agravada pelo movimento
Movimento
- Perda global de ROM ativa e passiva
- Dor no limite em todas as direções
Início
Gerenciamento médico
Embora a Capsulite Adesiva seja uma condição autolimitada, pode levar até dois a três anos para que os sintomas sejam resolvidos e alguns pacientes podem nunca recuperar totalmente o movimento completo. [14] O tratamento para dor, perda de movimento e função limitada, em vez de adotar a abordagem esperar para ver é, portanto, importante. Várias intervenções têm sido pesquisadas que abordam o tratamento da sinovite e inflamação e modificam as contrações capsulares, como medicamentos orais, injeções de corticosteróides, distensão, manipulação e cirurgia. Embora muitos desses tratamentos tenham mostrado benefícios significativos em comparação com nenhuma intervenção, os regimes definitivos de manejo ainda não estão claros. Sugere-se que o tratamento primário para a capsulite adesiva deva ser baseado em torno de medidas fisioterápicas e anti-inflamatórias, [3] entretanto, estes resultados nem sempre são superiores a outras intervenções. [2]
Injeções de corticosteróides
Injeções de corticosteróides são freqüentemente usadas para gerenciar a inflamação, pois entende-se que a inflamação é um fator chave nos estágios iniciais da doença. [26] As injeções visam reduzir a sinovite dolorosa que ocorre no ombro. [2][5] Isso pode limitar o desenvolvimento de fibrose e aderências dentro da cápsula, potencialmente encurtando a história natural da doença. [5][1] Portanto, acredita-se que sejam mais úteis no estágio inicial, doloroso e de congelamento da condição devido ao envolvimento da inflamação, em vez de nos últimos estágios, quando as contraturas fibrosas são mais aparentes. [3][14][1][27]
Metil-prednisolona e Triamicinolona foram encontrados para ser eficaz para uso de injeção. Não existem evidências que sugiram a dose ou local de administração mais eficaz. A maioria dos estudos, no entanto, usou 20-40 mg injetados por meio de uma abordagem anterior ou posterior. [14]
Muitos estudos foram realizados e revisados comparando as injeções de corticosteroides à fisioterapia, mas os resultados foram contraditórios. Concluiu-se que as injeções de corticosteroides proporcionam benefícios de curto prazo significativamente maiores (4-6 semanas), especialmente no alívio da dor, mas há pouca ou nenhuma diferença nos resultados em 12 semanas em comparação com a fisioterapia. [3][5][2][14][27][28] A maioria dos estudos, no entanto, que investigam a injeção de corticosteróide como uma opção de tratamento não define em que estágio os pacientes estão e tiveram variações nos volumes de corticosteroides usados. . Mostrou-se que os benefícios podem ser não só dependentes da dose, mas também dependentes da duração dos sintomas. [14][1] Portanto, quanto mais cedo a injeção for recebida, mais rápido o indivíduo se recuperará. As contraindicações ao uso de corticosteroides incluem história de infecção, coagulopatia ou diabetes não controlado. [14]
Em última análise, as injeções de corticosteroides mostraram ter taxas de sucesso variando de 44 a 80% [3] com alívio rápido da dor e melhora da função ocorrendo principalmente nas primeiras semanas de tratamento. É um tratamento de primeira linha para pacientes com dor como sua queixa predominante nos estágios iniciais da capsulite adesiva. [5][2] Embora a injeção intra-articular de esteroides possa ser benéfica desde o início, seu efeito pode ser pequeno e não ser bem mantido [28] e deve ser oferecido em conjunto com a fisioterapia. [5][14]
Recomendações:
- Injeção para aliviar a incapacidade do ombro e dor e fisioterapia para melhorar o movimento no estágio de congelamento doloroso. [2][1]
- Se os pacientes não conseguirem progredir dentro de 3-6 semanas com a fisioterapia sozinha ou se os sintomas do paciente piorarem, deve-se oferecer a opção de uma injeção de corticosteróide. [2]
Manipulação sob anestesia (MUA)
A manipulação sob anestesia envolve um posicionamento controlado e forçado da amplitude final do úmero em relação à glenoide em planos fisiológicos de movimento (flexão, abdução, rotação) em pacientes com bloqueio anestésico no plexo braquial. O bloqueio permite que os músculos do ombro relaxem completamente, de modo que a força possa realmente alcançar as estruturas capsuloligamentares. [2] Tradicionalmente, eram usados longos braços de alavanca, mas agora são utilizadas técnicas de braço de alavanca curtas para minimizar os riscos potenciais. [2][9] Embora as taxas de sucesso sejam altas, variando de 75 a 100%, [2] as manipulações são consideradas um último recurso e não são indicadas a menos que os sintomas persistam apesar do tratamento conservador adequado por seis meses. [1][2][3][27] Isso se deve aos inúmeros riscos e complicações, como: luxação, fratura da glenóide, escápula ou úmero, paralisia do nervo, ruptura do manguito rotador, hemartrose, lesões labiais e lesões por tração de o plexo braquial ou um nervo periférico. [1][2][3][27] No entanto, foi demonstrado que as manipulações são a maneira mais confiável de melhorar a amplitude de movimento e reduzir a dor e a incapacidade em pacientes resistentes à fisioterapia [1][3] e essas complicações pode ser minimizado com técnicas e precauções adequadas. Um bom prognóstico é frequentemente indicado se ocorrer uma liberação audível e palpável do tecido durante a manipulação. [2]
Um extenso programa de pós-manipulação começa imediatamente após o lançamento da cápsula. [2][9] Frequentemente são prescritos exercícios de amplitude de movimento assistida ativa que devem ser realizados a cada duas horas durante as horas de vigília, durante as próximas 24 horas. Os pacientes também são instruídos a congelar o ombro por 20 minutos a cada duas horas com a mão apoiada atrás da cabeça. Os programas de pós-manipulação são projetados para manter ganhos na mobilidade do ombro e devem abordar especificamente as deficiências de cada indivíduo. [2][9]
As contraindicações à manipulação sob anestesia incluem: história de fratura ou luxação, perda óssea moderada ou incapacidade de seguir com o cuidado pós-procedimento. [2] Embora a manipulação sob anestesia tenha se mostrado eficaz em melhorar a função e o movimento em pacientes com capsulite adesiva, mais ensaios clínicos randomizados e controlados comparando esse tratamento a tratamentos concorrentes antes do uso disseminado são necessários. [9]
Mobilização de tradução sob anestesia
Uma alternativa ao MUA tradicional é a mobilização da tradução sob anestesia, que foi identificada na tentativa de evitar as complicações associadas à abordagem tradicional. Este procedimento envolve o uso de técnicas de deslizamento com estresse capsular de extremidade estática com um empuxo de alta velocidade de curta amplitude, se necessário, ao contrário das forças de alongamento angular na manipulação sob anestesia. [2][9] 2 a 3 30 segundos conjuntos de mobilizações oscilatórias de baixa velocidade (Maitland Grade IV-IV +) são realizados inicialmente nas mesmas direções que a manipulação tradicional sob anestesia (anterior, posterior e inferior). Se um aumento imediato na amplitude de movimento passivo não for visto, uma alta velocidade, baixa manipulação de amplitude pode ser realizada. Esta técnica parece ser uma alternativa segura e eficaz para o tratamento de pacientes resistentes ao tratamento conservador, no entanto, estudos de nível superior são necessários para a verificação. [2]
- Se um paciente tem sintomas persistentes, particularmente na diminuição do movimento do ombro, após pelo menos 6 meses de tratamento conservador, a manipulação sob anestesia é uma técnica eficaz para melhorar a mobilidade, a dor e a incapacidade.
- Contra-indicações e complicações existem e devem ser retransmitidas ao paciente.
Liberação capsular artroscópica
A liberação capsular artroscópica é o método preferido em relação à liberação aberta em pacientes com capsulite adesiva incapacitante e dolorosa que não responde a pelo menos 6 meses de tratamento não cirúrgico. Verificou-se ser um método confiável e eficaz para restaurar a amplitude de movimento e é especialmente recomendado para diabéticos e em pacientes com capsulite adesiva pós-operatória ou pós-fratura. [3][1] Tornou-se o método mais popular de tratamento de capsulite adesiva não responsiva, apesar da falta de estudos de alto nível comparando-a ao MUA. [27] Isso porque permite uma liberação mais controlada e seletiva da cápsula contraída em comparação com a manipulação que rompe as estruturas capsuloligamentares e evita as complicações associadas ao MUA. [2][1] Existem debates sobre quais estruturas devem ser liberadas artroscopicamente com o manguito rotador e o ligamento coracoumeral sendo as estruturas mais comuns liberadas. [2]
Recomendações:
- Se o paciente não responder a pelo menos 6 meses de tratamento conservador, a liberação capsular artroscópica isolada ou em conjunto com a manipulação mostrou-se eficaz em restaurar a amplitude de movimento.
- Evita complicações associadas à manipulação sob anestesia e é recomendado em diabéticos e pacientes com capsulite adesiva pós-operatória ou pós-fratura.
De outros
Os antiinflamatórios não esteroidais (AINEs) têm sido tradicionalmente administrados a pacientes com capsulite adesiva, mas não há evidências de alto nível que confirmem sua eficácia. [1][27]
Os esteróides orais também têm sido utilizados nesses pacientes e resultam em alguma melhora na função, mas seus efeitos não mostraram benefícios a longo prazo e, combinados com seus efeitos colaterais adversos conhecidos, não devem ser considerados como um tratamento de rotina. [1][27][30]
Outra técnica que mostra algum benefício a curto prazo com alívio rápido dos sintomas é a artrografia por distensão . Esta técnica envolve a injeção de uma solução (solução salina isolada ou combinada com corticosteróides) causando ruptura da cápsula pela pressão hidrostática. [3] Ainda é indeterminado se a distensão articular com solução salina combinada com corticosteróides proporciona mais benefícios do que distensão apenas com solução salina ou injeção isolada de corticosteróide. [3] Há uma falta de evidência confiável ao determinar a eficácia dessa técnica e mais pesquisas precisam ser realizadas para verificar qualquer benefício clínico. [3][27][32]
Pensa-se que os bloqueios do nervo supra-escapular interrompem temporariamente os sinais de dor para permitir a normalização dos processos patológicos, neurológicos, perpetuando a dor e a incapacidade. [27] Há alguma evidência de benefício com bloqueios do nervo supraescapular, embora o mecanismo exato por trás desse benefício permaneça obscuro e evidências de nível mais alto sejam necessárias para estabelecer isso como um tratamento para a capsulite adesiva.
De acordo com uma revisão Cochrane de Green et al , [33] há poucas evidências para apoiar ou refutar o uso de qualquer uma das intervenções comuns listadas para a capsulite adesiva. Também não há estudos com dados objetivos que apoiem o momento de quando mudar para tratamentos invasivos, como manipulação sob anestesia ou liberação artroscópica, que não são normalmente realizados até que os 6 meses de tratamento conservador não tenham sido bem-sucedidos. Infelizmente isso expõe mais de 40% dos pacientes com capsulite adesiva a um longo período de incapacidade. [3]
O tratamento deve ser adaptado ao estágio da doença, porque a condição tem uma progressão previsível. [1][27] Durante o estágio de congelamento doloroso, o tratamento deve ser direcionado ao alívio da dor com atividade orientadora da dor. AINEs, fisioterapia e injeção de esteróides são todas as intervenções sugeridas durante esta fase da capsulite adesiva. [14][1] Quando o paciente está no estágio adesivo, as injeções não são mais indicadas porque o estágio inflamatório da doença já passou. O foco deve mudar para um alongamento mais agressivo e liberação de MUA ou cirúrgica se os sintomas não responderem ao tratamento conservador e se a qualidade de vida estiver comprometida. [1][2][3][27]
Gestão de Fisioterapia
O tratamento definitivo para a capsulite adesiva permanece incerto, embora várias intervenções tenham sido estudadas. Estudos prospectivos publicados anteriormente de tratamento eficaz demonstraram resultados conflitantes para melhorar a amplitude de movimento do ombro em pacientes com essa condição. [34](LoE: 4) As intervenções não cirúrgicas incluem educação do paciente, modalidades, exercícios de alongamento e mobilizações articulares. [2](LoE: 5) [4](LoE: 1a ) Levine et al. relataram que 89,5% dos noventa e oito pacientes com ombro congelado responderam bem ao manejo não cirúrgico. [2](LoE: 5) Os estudos revisados sugerem que muitos pacientes se beneficiaram da fisioterapia e mostraram sintomas reduzidos, maior mobilidade e / ou melhora funcional. [4](LoE: 1a) Uma revisão da Cochrane por Green et al, no entanto, afirma que não há evidências de que a fisioterapia seja benéfica para a capsulite adesiva. [33](LoE: 1a)
Importância da educação do paciente
Para o tratamento da capsulite adesiva, a educação do paciente é essencial para ajudar a reduzir a frustração e incentivar a adesão. É importante enfatizar que, embora a amplitude total do movimento nunca seja recuperada, a condição se resolverá espontaneamente e a rigidez reduzirá significativamente com o tempo. Também é útil dar instruções de qualidade ao paciente e criar um programa de exercícios em casa adequado que seja fácil de cumprir, uma vez que o exercício diário é essencial para aliviar os sintomas. [2](LoE: 5)
Modalidades
Modalidades, como compressas quentes, podem ser aplicadas antes ou durante o tratamento. O calor úmido utilizado em conjunto com o alongamento pode ajudar a melhorar a extensibilidade e amplitude de movimento muscular, reduzindo a viscosidade muscular e o relaxamento mediado neuromuscularmente. [2](LoE: 5) Em um estudo randomizado de Bal et al. , os pacientes melhoraram com a terapia combinada que envolveu bolsas quentes e frias aplicadas antes e depois dos exercícios de ombro. [5](LoE: 1b) No entanto, Jewell et al, afirmaram que a ultrassonografia, massagem, iontoforese e fonoforese reduziram as chances de resultados positivos. [11](LoE: 2b) Green et al. sugeriram que não há evidências do efeito do ultrassom na dor no ombro (diagnóstico misto), na capsulite adesiva ou na tendinite do manguito rotador. [33](LoE: 1a)
Fase Inicial: dolorosa, congelante
Como aludido, o tratamento deve ser personalizado para cada indivíduo com base no estágio da condição.
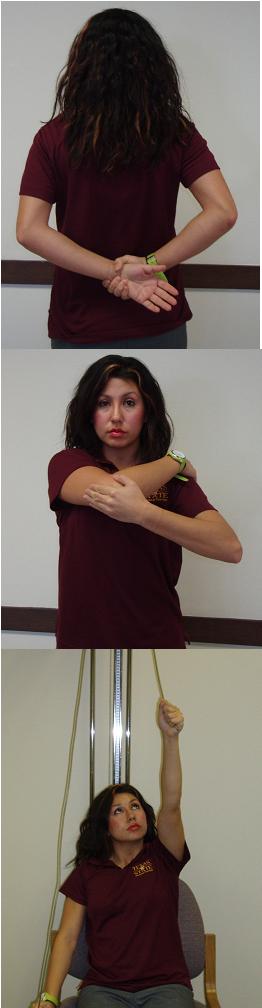
O alívio da dor deve ser o foco da fase inicial, também conhecida como a dolorosa fase de congelamento. Durante esse período, qualquer atividade que cause dor deve ser evitada. Melhores resultados foram encontrados em pacientes que realizaram exercícios simples sem dor, em vez de fisioterapia intensiva [1](LoE: 3a) Em pacientes com alta irritabilidade, exercícios de amplitude de movimento de baixa intensidade e curta duração podem alterar a entrada do receptor articular, reduzir dor e diminuir a proteção muscular. Os alongamentos podem ser mantidos de um a cinco segundos em uma faixa sem dor, 2 a 3 vezes ao dia. [2](LoE: 5) Uma polia pode ser usada para auxiliar a amplitude de movimento e alongamento, dependendo da capacidade do paciente de tolerar o exercício. Os exercícios centrais incluem exercício pendular, elevação dianteira supina passiva, rotação externa passiva com o braço em aproximadamente 40 graus de abdução no plano da escápula e amplitude de movimento assistida ativa em extensão, adução horizontal e rotação interna. [2](LoE: 5)
Embora realizado apenas em um único paciente, Ruiz et al realizaram alongamento posicional do ligamento coracoumeral na fase inicial da capsulite adesiva. [34](LoE: 4) Os escores de incapacidade de ombro e mão do braço (DASH) melhoraram de 65 para 36 e os escores do índice de dor e incapacidade do ombro (SPADI) melhoraram de 72 para 8 e a rotação externa passiva aumentou de 20 para 71 graus . Os alongamentos realizados concentraram-se em proporcionar carga posicional baixa e alongamento prolongado para o CHL e a área da cápsula do intervalo rotador seguindo a orientação anatômica da fibra. A lógica por trás disso foi produzir remodelação do tecido através de tensão de tração suave e prolongada nos tecidos restritivos. Embora uma relação de causa e efeito não possa ser inferida a partir de um único caso, esse relato pode ajudar na investigação de estratégias terapêuticas para melhorar a função e reduzir a perda de amplitude de movimento no ombro e o papel desempenhado pela CHL. [34](LoE: 4)
No caso da capsulite adesiva, a fisioterapia também pode ser um complemento para outras terapias (como injeções de esteróides, como discutido anteriormente), especialmente para melhorar a amplitude de movimento do ombro. [3](LoE: 3a) Bal et al sugeriram que exercícios concomitantes para injeções de esteroides deveriam incluir o fortalecimento isométrico em todas as faixas, uma vez que o movimento retornou a 90% das faixas normais, exercícios abdominais em todos os planos, exercícios de estabilização escapular e mais tarde fortalecimento com halteres. [5](LoE: 1b)
Segunda fase: adesivo
Durante a fase adesiva, o foco do tratamento deve ser mudado para exercícios de alongamento mais agressivos, a fim de melhorar a amplitude de movimento. O paciente deve realizar baixa carga, alongamentos prolongados para produzir alongamento plástico dos tecidos e evitar carga alta, trechos breves, que produziriam alta resistência à tração. [1](LoE: 3a)
Um estudo prospectivo de Griggs et al demonstrou o sucesso de um tratamento não cirúrgico através de um programa de exercício de alongamento de ombro em quatro direções no qual 90% dos pacientes relataram um resultado satisfatório. [3](LoE: 3a) Durante a segunda fase do tratamento, recomenda-se movimentação com mobilização e mobilizações de alcance final. [12](LoE: 1b) A mobilização com movimento também pode corrigir o ritmo escapuloumeral significativamente melhor do que a mobilização da amplitude final. A meta para a mobilização da faixa final não é apenas restaurar a amplitude articular, mas também esticar as estruturas peri-articulares contraídas, enquanto a mobilização com movimento visa restaurar o movimento livre de dor nas articulações que tinham limitação antálgica da amplitude de movimento. [12](LoE: 1b)
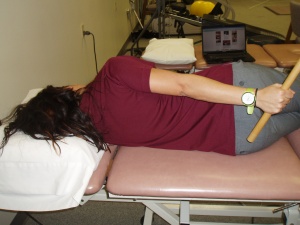
Gaspar e Willis. [8](LoE: 2b) demonstraram que a fisioterapia emparelhada com a imobilização dinâmica teve melhores resultados em comparação com a fisioterapia isolada ou a imobilização dinâmica isolada. Os pacientes deste grupo de tratamentos combinados receberam fisioterapia duas vezes por semana e um Sistema de Dynasplint de Ombro (SDS ) para o alongamento da faixa final diária. A combinação de fisioterapia com splinting dinâmico teve melhorias significativas na rotação externa ativa em pacientes com capsulite adesiva. [8](LoE: 2b)
Terceira Fase: resolução
Durante a terceira fase, o tratamento progride principalmente aumentando a frequência e a duração do alongamento, mantendo a mesma intensidade, conforme tolerado pelo paciente. O alongamento pode ser realizado por períodos mais longos e as sessões por dia podem ser aumentadas. À medida que o nível de irritabilidade do paciente diminui, alongamentos mais intensos e exercícios com um dispositivo, como uma polia, podem ser realizados para influenciar a remodelação tecidual. [2](LoE: 5)
Técnicas Manuais
Mudanças mecânicas que ocorrem como resultado de mobilizações podem incluir o rompimento de aderências, realinhamento de colágeno ou aumento do deslizamento de fibra quando movimentos específicos tensionam certas partes do tecido capsular. Estas técnicas destinam-se a aumentar a mobilidade das articulações induzindo alterações na formação de fluido sinovial. Técnicas de mobilização de alto grau (HGMT) demonstraram ser úteis para melhorar a amplitude de movimento em pacientes com capsulite adesiva por pelo menos três meses. [10](LoE: 1b) Em um estudo de Vermeulen et al. , os pacientes receberam glides inferior, posterior e anterior, bem como uma distração para a cabeça do úmero. These techniques were performed at greater elevation and abduction angles if glenohumeral joint range of motion increased during treatment. Patients who received HGMT received these mobilisations at Maitland Grades III and IV according to the subjects’ tolerance with the intention of treating the stiffness. Patients were allowed to report a dull ache as long as it did not alter the execution of the mobilisations or persist for more than four hours after treatment. However, patients who received low-grade mobilisation techniques (LGMT) at Mailtand Grades I or II reported no pain. Statistically significant greater change scores were found in the HGMT group for passive abduction (at 3 and 12 months) and for active and passive external rotation (at 12 months) when compared with the low-grade mobilisation techniques. High grade mobilisation techniques appear to be more effective for increasing joint mobility and reducing disability. [10](LoE: 1b) Further studies are needed, however, to investigate whether HGMTs applied during earlier stages of adhesive capsulitis are as effective. [10](LoE: 1b)
Johnson et al. reported that joint mobilisations, in particular posterior glenohumeral glides, can help decrease deficits in external rotation, more so than anterior glenohumeral glides. [21](LoE: 1b) Both techniques had a significant decrease in pain, but there was greater improvement in external rotation range of motion with the posterior mobilisation treatment. [21](LoE: 1b) End range mobilisation is also more effective than mid-range mobilisation in increasing motion and functional mobility. [12](LoE: 1b) Overall, there are significant beneficial effects of joint mobilisation and exercise for patients with adhesive capsulitis. [11](LoE: 2b)
Rationale for stretching
Research regarding connective tissue stretch duration and intensity has produced 3 findings. Firstly, that high intensity, short duration stretching aids the elastic response, whilst low intensity, prolonged duration stretching aids the plastic response. Secondly, a direct correlation exists between the resulting proportion of plastic, permanent elongation and the duration of a stretch. Lastly, a direct correlation exists between the degree of either trauma or weakening of the stretched tissues and the intensity of a stretch. McClure et al , stated that the maximum TERT (Total End Range Time) or the total amount of time the joint is held at near end range position, will be different for each person and is often affected by personal circumstances such as their job or other responsibilities that may prevent a patient from increasing TERT. [34](LoE: 4)
Progression
Manual techniques and exercise should only be progressed as the patient’s irritability reduces. Patient response to treatment should be based on their pain relief, improved satisfaction, and functional gains, rather than restoration of range of motion. Usually, patients are discharged when significant pain reduction is reached, a plateau of motion gains are noticed for a period of time, and after improved functional motion and satisfaction have reached their peak. [2](LoE: 5) Progression for stretching via dynamic splinting is based on patient tolerance, as well. Gaspar and Willis , suggested that if patients experience discomfort or stiffness lasting more than an hour after the splint is removed, the duration of treatment is reduced for the next two stretching sessions. Only after stretching for a total of 60 minutes (30 minutes twice a day) is tolerated, is it suggested that the tension is then increased, every two weeks based on tolerance, without discomfort lasting more than one hour following every stretching session. [8](LoE: 2b)
Despite extensive research, further prospective randomised studies comparing different treatments are needed to formulate precise guidelines about diagnosis and treatment of idiopathic adhesive capsulitis. [3](LoE: 3a) The lack of validity, poor standardisation of terminology, methodology, and outcome measures in the investigations undermines clinical application. Therefore, more rigorous investigations are needed to compare the cost and effectiveness of physical therapy interventions. [4](LoE: 1a)
Rehabilitation protocol for adhesive capsulitis
File:Rehabilitation Protocol for Adhesive Capsulitis.doc [2][34][1][5][12][10][8]
Pesquisa-chave
Vermeulen HM1, Rozing PM, Obermann WR, le Cessie S, Vliet Vlieland TP. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial, Phys Ther. 2006 Mar;86(3):355-68
Blanchard V, Barr S, Cerisola FL, 2010, The effectiveness of corticosteroid injections compared with physiotherapeutic interventions for adhesive capsulitis: a systematic review, Physiotherapy. 2010 Jun;96(2):95-107.
Cleland J, Durall C, 2002, Physical therapy for adhesive capsulitis: A systematic review, Physiotherapy August 2002Volume 88, Issue 8, Pages 450–457
Recursos
|
Hand-to-neck (shoulder flexion + external rotation)* |
| 0 The fingers reach the posterior median line of the neck with the shoulder in full abduction and external rotation without wrist extension. |
| 1 The fingers reach the median line of the neck but do not have full abduction and/or external rotation. |
| 2 The fingers reach the median line of the neck but with compensation by adduction in the horizontal plane or by shoulder elevation |
| 3 The fingers touch the neck |
| 4 The fingers do not reach the neck |
|
Hand-to-scapula (shoulder extension + internal rotation) ¤ |
| 0 The hand reaches behind the trunk to the opposite scapula or 5cm beneath it in full internal rotation |
| 1 The hand almost reaches the opposite scapula, 6-15 cm beneath it |
| 2 The hand reaches the opposite illiac crest |
| 3 The hand reaches the buttock |
| 4 Subject cannot move the hand behind the trunk |
|
Hand-to-opposite scapula (shoulder horizontal adduction) § |
| 0 The hand reaches to the spine of the opposite scapula in full adduction without wrist flexion |
| 1 The hand reaches to the spine of the opposite scapula in full adduction |
| 2 The hand passes the midline of the trunk |
| 3 The hand cannot pass the midline of the trunk |
| * This test measures an action essential for daily activities, such as using the arm to reach, pull, or hang an object overhead or using the arm to pick up and drink a cup of water. |
| ¤ This test measures an action essential for daily activities, such as using the arm to pull an object out of a back pocket or tasks related to personal care. |
| § This test measures an action important for daily activities, such as using the arm to reach across the body to get a car’s seat belt or using the arm to turn a steering wheel. |
Linha de Resultado Clínico
There is no definitive treatment for adhesive capsulitis. However, the literature suggests interventions should be tailored to the stage of the disease based on its progressive nature. During the initial/painful freezing stage, treatment should be directed at pain relief with pain guiding activity. NSAIDs and steroid injection, stretching, strengthening and range of motion exercises, as well as Maitland Grade I-II mobilisations have been shown to improve function and reduce pain and disability. As the patient progresses to the adhesive stage, intervention should focus on aggressive, end-range stretches combined with Maitland Grade III-IV mobilisations. At six months, if functional disability persists despite conservative treatment, mobilisations under anaesthesia (MUA) or arthroscopic capsular release may be indicated.
Referências
- ↑ 1.001.011.021.031.041.051.061.071.081.091.101.111.121.131.141.151.161.171.181.191.201.211.22 Dias R, Cutts S, Massoud S. Frozen shoulder. BMJ 2005; 331:1453-6. (LoE: 3a)
- ↑ 2.002.012.022.032.042.052.062.072.082.092.102.112.122.132.142.152.162.172.182.192.202.212.222.232.242.252.262.272.282.292.302.312.322.332.342.352.362.372.382.392.402.41 Kelley M, Mcclure P, Leggin B. Frozen shoulder: Evidence and a proposed model guiding rehabilitation. J Orthop Sports Phys Ther 2009;39:135-148. (LoE: 5)
- ↑ 3.003.013.023.033.043.053.063.073.083.093.103.113.123.133.143.153.163.173.18 Brue S et al. Idiopathic adhesive capsulitis of the shoulder: a review. Joelho Surg Esportes Traumatol Arthrosc. 2007. 15:1048-1054. (LoE: 3a)
- ↑ 4.04.14.24.34.44.54.64.74.8 Cleland J, Durall CJ. Physical therapy for adhesive capsulitis: Systematic review. Physiotherapy 2002;88:450-457. (LoE: 1a)
- ↑ 5.005.015.025.035.045.055.065.075.085.095.105.115.12 Bal A, Eskioglu E, Gulec B, Aydog E, Gurcay E, Cakci A. Effectiveness of corticosteroid injection in adhesive capsulitis. Clinical Rehabilitation 2008; 22:503-512. (LoE: 1b)
- ↑ Bussieres AE, Peterson C, Taylor JA. Diagnostic imaging guideline for musculoskeletal complaints in adults – an evidence based approach: Part 2 – upper extremity disorders. J Manipulative Physiol Ther 2008;31:2-32.
- ↑ 7.07.17.27.37.47.57.6 Walmsley S, Rivett DA, Osmotherly PG. Adhesive capsulitis: Establishing consensus on clinical identifiers for stage 1 using the delphi technique. Phys Ther 2009;89:906-917.
- ↑ 8.08.18.28.38.48.58.6 Gaspar P, Willis B. Adhesive capsulitis and dynamic splinting: a controlled, cohort study. BMC Musculoskeletal Disorders 2009;10:111. (LoE: 2b)
- ↑ 9.09.19.29.39.49.59.6 Boyles RE, Flynn TW, Whitman JM. Manipulation following regional intrascalene anesthetic block for shoulder adhesive capsulitis: A case series. Man Ther 2005:10;164-171.
- ↑ 10.010.110.210.310.410.510.610.7 Vermeulen HM, Rozing PM, Obermann WR, Cessie S, Vlieland T. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: Randomized clinical trial. Phys Ther 2006;86:355-368. (LoE: 1b)
- ↑ 11.011.111.211.311.411.5 Jewell DV, Riddle DL, Thacker LR. Interventions associated with an increased or decreased likelihood of pain reduction and improved function in patients with adhesive capsulitis: A retrospective cohort study. Phys Ther 2009;89:419-429. (LoE: 2b)
- ↑ 12.012.112.212.312.412.5 Yang JI, Chang C, Chen S, Wang S, Lin J. Mobilization techniques in subjects with frozen shoulder syndrome: Randomized multiple-treatment trial. Phys Ther 2007;87:1307-1315. (LoE: 1b)
- ↑ 13.013.113.2 Kline CM. Adhesive capsulitis: clues and complexities. JAMA Online 2007;2-9.
- ↑ 14.014.114.214.314.414.514.614.714.8 Blanchard V, Barr S, Cerisola FL. The effectivemess of corticosteroid injections compared with physiotherapeutic interventions for adhesive capsulitits: A systematic review. Physiotherapy 2010; 96: 95-107.
- ↑ Hollmann L, Halaki M, Haber M, Herbert R, Dalton S, Ginn K. Determining the contribution of active stiffness to reduced range of motion in frozen shoulder. Physiotherapy 2015;101:e585.
- ↑ Physiotutors. True or Pseudo Frozen Shoulder? | Adhesive Capsulitis Diagnosis. Available from: ↑ Roy J, MacDermid J, Woodhouse L. Measuring shoulder function: A systematic review of four questionnaires. Arthritis Rheum 2009;61(5):623-632.
- ↑ harrisonvaughanpt. Adhesive Capsulitis Screen. Available from: ↑ docforjcrm. The Frozen Shoulder Exam. Available from: ↑ 20.020.120.220.3 Mitsh J, Casey J, McKinnis R, Kegerreis S, Stikeleather J. Investigation of a consistent pattern of motion restriction in patients with adhesive capsulitis. J Man Manip Ther 2004;12:153-159.
- ↑ 21.021.121.2 Johnson AJ, Godges JJ, Zimmerman GJ, Ounanian LL. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. J Orthop Sports Phys Ther 2000;37:88-99. (LoE: 1b)
- ↑ 22.022.1 Millar AL, Jasheway PA, Eaton W, Christensen F. A retrospective, descriptive study of shoulder outcomes in outpatient physical therapy. J Orthop Sports Phys Ther 2006;36:403-414.
- ↑ Physiotutors. Shoulder Shrug Sign | Frozen Shoulder & Osteoarthritis. Available from: ↑ 24.024.1 Yang J, Lin J. Reliability of function-related tests in patients with shoulder pathologies. J Orthop Sports Phys Ther 2006;36:572-576.
- ↑ PixmedAS. 3D MEDICAL ANIMATION Shoulder – Pixmed . Available from: ↑ Page MJ, Green S, Kramer S, Johnston RV, McBain B, Chau M, Buchbinder R. Manual therapy and exercise for adhesive capsulitis (frozen shoulder). Base de Dados Cochrane de Revisões Sistemáticas.
- ↑ 27.0027.0127.0227.0327.0427.0527.0627.0727.0827.0927.10 Neviaser AS, Hannafin JA. Adhesive Capsulitis: A Review of Current Treatment. The Am J Sports Med 2010;38:2346-56.
- ↑ 28.028.1 Buchbinder R, Green S, Youd JM. Corticosteroid injections for shoulder pain. Cochrane Database Syst Rev 2009;1:CD004016.
- ↑ Vivek Agrawal, theshouldercenter.com. Frozen Shoulder Surgery: Mystery of Adhesive Capsulitis. Available from: ↑ Buchbinder R, Green S, Youd JM, Johnston RV. Oral steroids for adhesive capsulitis. Cochrane Database Syst Rev 2009;1:CD006189.
- ↑ Lennard Funk. Hydrodilatation_shoulderdoc_01.mov. Available from: ↑ Buchbinder R, Green S, Youd JM, Johnston RV, Cumpston M. Arthrographic distension for adhesive capsulitis (frozen shoulder). Cochrane Database Syst Rev 2009;1:CD007005.
- ↑ 33.033.133.2 Green S, Buchbinder R, Hetrick SE. Physiotherapy interventions for shoulder pain (Review). The Cochrane Library 2010;9:1-105. (LoE: 1a)
- ↑ 34.034.134.234.334.4 Ruiz J. Positional Stretching of the Coracohumeral Ligament on a Patient with Adhesive Capsulitis: A Case Report. The Journal of Manual and Manipulative Therapy Vol 17: Number 1: 58-63. (LoE: 4)
2014(8).