Definição / Descrição
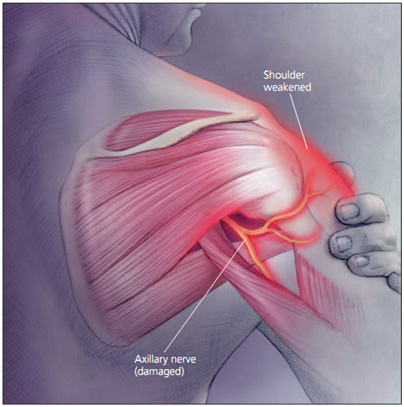
O nervo axilar (nervo circunflexo) é um nervo da extremidade superior, que faz parte do cordão posterior (C5-C6), e fornece inervação motora para os músculos deltóide e redondo menor.
Uma lesão do nervo axilar é caracterizada por trauma no nervo axilar: de uma força compressiva, uma lesão de tração após luxação anterior do ombro, [1][2][3][4] ou um movimento forçado de ABDução da articulação do ombro .
Uma lesão do nervo axilar pode causar sinais e sintomas de uma neuropatia localizada. Sinais e sintomas podem incluir:
- Dor na área do ombro deltóide e anterior
- Perda de movimento e / ou falta de sensibilidade na área do ombro
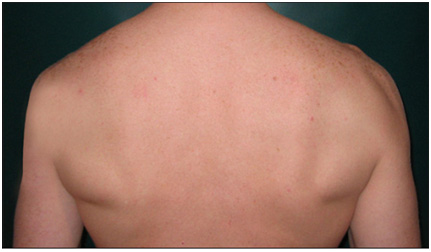
- Fraqueza relatada ou observada nos músculos deltóide e redondo menor (ABDução e rotação externa).
Uma lesão do nervo axilar verdadeiro (mononeuropatia – envolvendo um único nervo) não deve apresentar alterações nos reflexos locais.
Epidemiologia / Etiologia
- De todas as lesões do plexo braquial , a paralisia do nervo axilar é bastante rara, representando apenas 3% a 6% de todas as patologias do plexo braquial.
- A luxação anterior do ombro é a luxação mais comum no ombro, [2][3][4][5][6][7][8] que pode causar trauma direto (compressão ou tração) ao nervo axilar.
Estatística associada a uma lesão do nervo axilar:
- Homens e mulheres 3: 1 [5]
- 9-65% das lesões no ombro envolvem lesão do nervo axilar [2][7][8][9][10]
- A incidência de lesões do plexo braquial e dos nervos axilares aumenta dramaticamente após a luxação do ombro em pacientes ≥ 50 anos de idade, se a fratura estiver associada à luxação, bem como se a duração da luxação durar> 12 horas [7][8 ][11][12][13]
- A incidência de lesão do nervo duplica com a presença de uma fratura associada da cabeça umeral [11]
Mecanismo de Lesão (MOI):
- Luxação anterior ou inferior da cabeça do úmero
- Fratura do pescoço cirúrgico ou do úmero
- ABDuction forçado do ombro
- Caindo na mão estendida (lesão FOOSH)
A tensão propagada devido ao estiramento excessivo do nervo axilar sobre a cabeça umeral durante as luxações do ombro pode causar o alongamento da porção livre do nervo axilar e o aumento da tensão pode até resultar em avulsões do nervo axilar do cordão posterior do plexo braquial. [2][8]
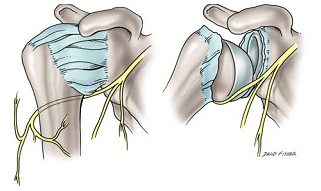
O nervo axilar é suscetível a lesões em vários locais, incluindo a origem do nervo da medula posterior, a face ântero-inferior do músculo subescapular e a cápsula do ombro, o espaço quadrilateral e a superfície subfascial do músculo deltóide. [8]
Visão Geral da Lesão Nervosa
Como lembrete, a regeneração do nervo ocorre a uma taxa estimada de ~ 1 milímetro (mm) por dia. Portanto, a recuperação pode ser longa e desanimadora para o paciente às vezes. Ajude a gerenciar as expectativas como um clínico com esse tipo de lesão.
Neuropraxia
- O axônio e todas as 3 camadas de tecido conectivo (endoneuro, perineuro e epineuro) permanecem intactos com uma diminuição na condução.
- Comparável a uma lesão nervosa de primeiro grau (Classificação de Lesão Nervosa de Sunderland)
Axonotmese
- Dano axonal está presente com a preservação do endoneuro.
- O endoneuro funciona como um guia para a regeneração axonal.
- Comparável a uma lesão nervosa de 2º grau.
Neurotmese
- Dano axonal está presente.
- O dano da bainha conectiva varia de ruptura parcial do endoneuro até a completa ruptura do nervo envolvido.
- Lesão do nervo de 3º grau = axônio e endoneuro são danificados com preservação do perineuro.
- Lesão do nervo de grau 4 = axônio, endoneuro e perineuro são danificados com a preservação do epineuro.
- Lesão do nervo de 5º grau = ruptura completa do nervo.
== Características / Apresentação Clínica
É importante notar que a apresentação clínica da disfunção do nervo axilar é variável e pode facilmente passar despercebida, pois a luxação ou fratura pode mascarar os sintomas. [1][8] As lesões nervosas devem ser consideradas como parte do processo de diagnóstico diferencial quando um paciente relata dor, fraqueza ou parestesias. [14]
Exame subjetivo
- Dor leve, maçante e dolorosa generalizada no ombro profundo ou lateral ou anterior , com radiação ocasional no braço proximal. [4][6][15][16]
- Dormência e formigamento do braço lateral e / ou aspecto posterior do ombro (território da raiz do nervo C5-C6) [4][6][14][8][13][16] em alguns casos, persistindo de 2 a 4 semanas pós-lesão.
- Sensação de instabilidade do ombro. [16]
- Fraqueza, especialmente com flexão, abdução e rotação externa. [6][8][15][16]
- Fadiga, especialmente com atividades aéreas, levantamento de peso e / ou arremesso. [14][13][15]
- Maio / ou pode não revelar uma história de trauma na região do ombro. [4][6]
- História de luxação com dor persistindo ~ 1 semana após a lesão. [16]
- Os fatores de alívio incluem: repouso (braço suportado), gelo, analgésicos e medicamentos anti-inflamatórios. [6][14][17]
Muitos atletas com lesão do nervo axilar podem ser assintomáticos com lesões incompletas ou completas, com as únicas queixas de fraqueza e fadiga precoce com o exercício. [4][13]
Diagnóstico diferencial
Uma lesão do nervo axilar com uma luxação do ombro (geralmente anterior ou inferior) pode se apresentar de forma semelhante ou concomitante às seguintes condições: [8][12][15]
1. Tríade Infeliz
A “Tríade Infeliz” consiste em uma luxação do ombro que resulta tanto na ruptura do manguito rotador quanto na lesão do nervo axilar.
- Ocorre em 9-18% das luxações anteriores do ombro. [7]
- Risco de uma “tríade infeliz” com luxação anterior do ombro aumenta após os 40 anos de idade. [7]
== 2. Síndrome do Espaço Quadrilateral (QSS)
A SSQ é uma condição incomum que envolve a compressão da artéria circunflexa do úmero posterior e do nervo axilar dentro do espaço quadrilateral, secundária a um trauma agudo ou por uso excessivo, especialmente com esportes aéreos como arremesso e natação. [17]
- Características Cardinais [17]
- Dor generalizada no ombro
- Parestesias em um padrão não-maligno
- Ponto ternura ao espaço quadrilateral
- (+) achados de arteriografia com o ombro em abdução e rotação externa
- Os sintomas estão tipicamente presentes com o braço em posição elevada, especialmente nas fases de armação tardia ou de aceleração inicial do arremesso [17]
3. Cordão posterior da lesão do plexo braquial
4. Radiculopatia Cervical (C5-C6)
[18]
- Os sintomas NÃO estão relacionados aos movimentos cervicais.
- Aka: neurite braquial aguda
6. Outro envolvimento possível dos nervos periféricos (sinais / sintomas):
Nervo acessório da coluna vertebral (incapacidade de ABDuct braço além de 90 graus. Dor com ombro ABDuction)
Nervo torácico longo (dor ao flexionar o braço totalmente estendido. Incapacidade de flexionar o braço totalmente estendido. O movimento do escapular começa a 90 graus de flexão para frente)
Nervo supraescapular (aumento da dor com flexão para a frente. Fraqueza no ombro com perda parcial do controle da cabeça do úmero. A dor aumenta com a ablação escapular e / ou rotação cervical contralateral)
Nervo musculocutâneo (flexão do cotovelo frouxo com supinação do antebraço)
Exame
O exame físico deve começar com uma triagem da coluna cervical de todos os dermátomos , miótomos e reflexos da extremidade superior. [8][16]
Se o paciente apresentar luxação recente do ombro, a presença de pulso radial e sensação e movimento dos dedos também devem ser avaliados como parte da triagem inicial. [14]
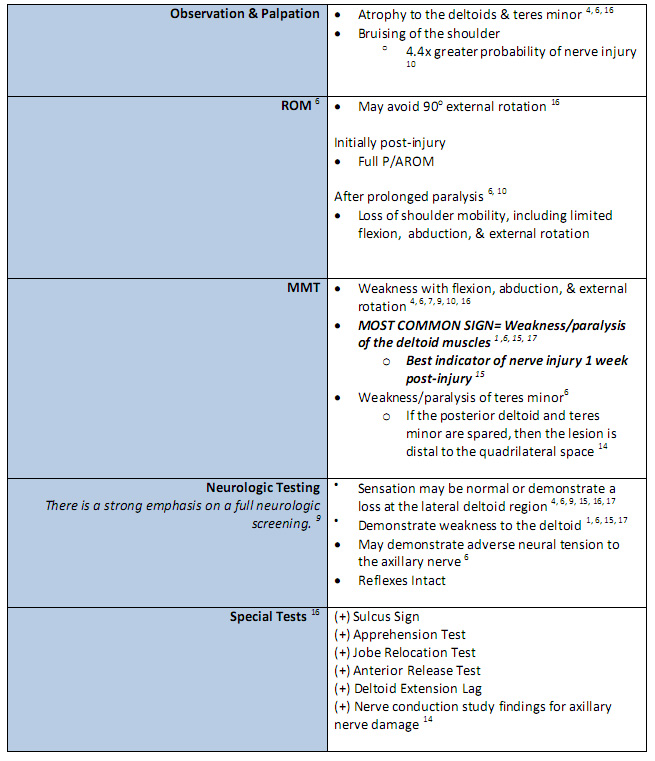
Tabela 1: Avaliação Clínica [1][4][6][14][8][11][13][15][16][17]
É importante notar que os achados do exame físico são dependentes da extensão do dano do nervo axilar. Além disso, há uma falta de consenso em relação à capacidade de um paciente manter a amplitude de movimento e a função normal ao apresentar uma lesão do nervo axilar. [8]
Exame muscular manual preciso (MMT) é necessário, pois 60% dos atletas podem ser capazes de elevar o braço afetado, compensando e recrutando os grupos musculares peitoral maior e supraespinhal , e evitar a subluxação utilizando o supraespinhal e a cabeça longa do bíceps. músculos. [4][8][13]
O exame sensorial do nervo axilar foi calculado para ter uma sensibilidade ruim (7%), ao detectar a presença de lesão do nervo axilar, enfatizando a necessidade de avaliação eletrodiagnóstica (teste de condução nervosa) para um paciente com fraqueza persistente e diminuição da função do ombro após luxação do ombro. [7][11]
A duração da recuperação da lesão do nervo axilar pode ser longa, durando até 35 semanas. [11][14]
Diagnóstico clínico
A melhor maneira de confirmar uma lesão nervosa axilar concomitante com uma luxação do ombro inclui exames clínicos subjetivos e objetivos detalhados, ao longo de um estudo de eletromiograma (EMG) ou teste de condução nervosa. [6]
Diagnóstico por Imagem
EMG
O teste diagnóstico de escolha para identificar perda de condução nervosa é uma EMG; No entanto, danos significativos nos nervos podem não ser identificados até 2-3 semanas após a lesão. [2][6][8] A EMG pode distinguir entre atrofia secundária à dor ou aquela de uma lesão nervosa. [4] Os estudos de EMG também servem como meios para rastrear a progressão ou regressão do paciente, durante toda a fase de recuperação; em última análise, indicando se é necessária uma abordagem de tratamento cirúrgico ou conservador.
- Lesão do nervo neuropraxias (1º grau): [4]
A recuperação completa ocorre 85% a 100% do tempo com o manejo conservador dentro de 6 a 12 meses. [13][15] A fraqueza muscular devido à lesão do nervo axilar pode se recuperar espontaneamente à medida que os tecidos da luxação do ombro se recuperam. [11]
- Lesão do nervo da axoniotmese (2º grau):
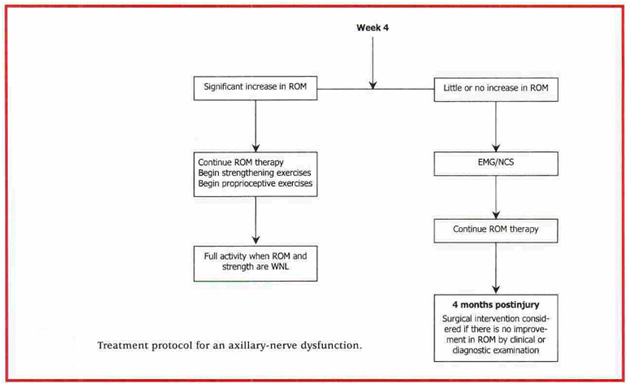
A taxa de recuperação é próxima de 80%, secundária à curta distância entre o local da lesão e as placas musculares. [4][8] A recuperação deve ser evidente entre 3-4 meses após a lesão. [4] As reavaliações EMG devem ser realizadas em intervalos mensais para sinais de regeneração. Aos 6 meses após a lesão, se não houver sinais de retorno funcional, recomenda-se a exploração cirúrgica e o possível enxerto de nervo. [4]
- Neurotmese (3º a 5º grau) lesão do nervo:
Sem intervenção cirúrgica, geralmente não há recuperação. [8]
Ressonância Magnética (MRI)
A ressonância magnética é raramente usada para uma avaliação inicial de uma lesão típica do nervo. Pode ser útil se o diagnóstico não for claro ou se houver evidência de recuperação anormal. Uma ressonância magnética pode ser útil para um diagnóstico diferencial do ombro (lesões musculares, tendinopatias, separação acromioclavicular, lesões labrais, entorses ligamentares, etc.). É importante notar que um resultado normal de ressonância magnética não exclui uma lesão nervosa. [4]
Gerenciamento médico
Cirurgia
Existe uma incerteza entre os médicos quanto ao momento apropriado para a exploração cirúrgica após uma lesão isolada do nervo axilar, com alguns autores recomendando a exploração em 3 meses após a lesão, enquanto outros recomendam em 6 a 12 meses após a lesão. [8][17] O local da lesão do nervo axilar é variável, tornando as abordagens cirúrgica anterior e / ou posterior apropriadas. [4] Se o nervo axilar não puder ser reparado sem tensão, enxertos de cabo são necessários. As indicações para cirurgia são raras, mas devem ser entendidas pelos clínicos para maximizar os resultados e minimizar as complicações. [14]
Indicações para cirurgia:
- Suspeita de formação ou compressão de osteófitos no espaço quadrilateral. [6]
- Nenhuma recuperação do nervo axilar observada por 3 a 4 meses após a lesão. [8]
- Nenhuma melhora foi observada após 3 a 6 meses de tratamento conservador. [15]
- Nenhuma evidência EMG / NCV de recuperação por 3 a 6 meses após a lesão. [13]
Cirurgia para instabilidade do ombro em pacientes jovens ativos reduz a probabilidade de luxações recidivantes do ombro anterior, reduzindo assim a possibilidade de comprometimento do nervo axilar. [21]
Nas raras ocasiões em que a cirurgia é indicada, existem vários tipos de cirurgias que podem ser consideradas pelo paciente e por seu cirurgião. [14][13] Há um prognóstico melhor se a cirurgia for realizada dentro de 6 meses da lesão, mas é possível esperar melhorias funcionais com a intervenção cirúrgica até 12 meses após a lesão. [13][15] O clínico deve estar ciente dessas correlações prognósticas entre o tempo de lesão e o tempo da cirurgia para maximizar o resultado do paciente. No geral, o prognóstico de uma intervenção cirúrgica para uma lesão do nervo axilar é muito bom em 90% dos pacientes. [4]
Procedimentos cirúrgicos:
A redução elimina a necessidade de intervenção cirúrgica e é seguida por imobilização e tratamento fisioterapêutico. [22]
- Imobilização para homens adultos jovens, 4-6 semanas [21][22]
- Imobilização para pacientes idosos 7-10 dias [11]
- Devem ser tomadas precauções durante a redução manipulativa de uma luxação, na qual a tração juntamente com a rotação ou a abdução são aplicadas simultaneamente, criando uma distração adicional e aumentando o risco de lesão do nervo axilar. [11]
- Outros tratamentos incluem: AINEs , repouso, gelo [6][14][17][21]
Gestão de Fisioterapia
A pesquisa atual que abrange o tratamento e a intervenção das lesões do nervo axilar após a luxação do ombro é limitada. A pesquisa sugere que o manejo do dano do nervo axilar após a luxação do ombro é tratado da mesma maneira como tratar uma luxação isolada, com ênfase no fortalecimento e estimulação dos músculos deltóides e redondo menor . [4][12] Deve haver uma grande quantidade de importância em permitir que o tempo dos tecidos ligamentares, capsulares e nervosos seja curado, evitando a rigidez das articulações, o que poderia prejudicar a função a longo prazo. [14][11][12]
Tratamento de Fisioterapia Não-Cirúrgica
0-2 semanas [4][11][12][16][22][23]
- Imobilização do ombro através de sling após a redução. Não há evidências suficientes para apoiar se a fisioterapia deve ser iniciada durante ou após a imobilização. [5]
- Mobilidade articular:
- Faixa de movimento passiva (PROM): flexão, extensão, abdução, adução, rotação interna.
- Alcance ativo de movimento (AROM) de todos os movimentos do ombro (exceto rotação externa), quando a dor é mantida em 3/10 ou menos; Dosagem 10 repetições X 2 dias
- Cotovelo (flexão, extensão, pronação, supinação)
- Pulso (flexão, extensão, desvio radial / ulnar)
- Mão (Abertura / Fechamento do Punho)
2-4 semanas
- Mobilidade articular
- Faixa de movimento assistida passiva / ativa (PROM / AAROM); Dosagem de 10 repetições X 2 dias: Ombro (Flexão, Rotação Interna, Adução)
Evite o ER / ABD de alcance final até os estágios posteriores do tratamento!
- Faixa ativa de movimento (AROM); Dosagem 10 repetições X 2 dias:
- Cotovelo (flexão, extensão, pronação, supinação);
- Pulso (flexão, extensão, desvio radial / ulnar);
- Mão (Abertura / Fechamento do Punho)
- Pêndulo Exercícios 3 séries x 30 segundos para a articulação glenoumeral [12]
- Fortalecimento dos Músculos-alvo [12] :
PRECAUÇÃO : contra ABDuction & flexion de ombro além de 90 graus e ER além de neutral nas primeiras 3 semanas. [12]
Indivíduos mais velhos têm menores taxas de re-ocorrência de luxação do ombro e um aumento na incidência de rigidez articular. Portanto, o fortalecimento progressivo e o treinamento proprioceptivo devem ser iniciados mais cedo do que em indivíduos mais jovens, que geralmente começam por volta da semana 6. [6][12]
4-6 semanas
- Exercícios resistentes leves do programa de fortalecimento [22]
Músculos alvo: Deltóides , músculos do manguito rotador , músculos posturais
- Atividades Acorrentadas Fechadas:
-
- Flexões de parede -> Mesa -> Piso
- Turnos de peso
6 semanas-Descarga [3][21][24][25]
- Continuar a ADM, exercícios de estabilização / fortalecimento glenoumeral e escapulotorácico, propriocepção e mobilidade articular, mantendo as condições ideais para a cicatrização do tecido.
- Comece a iniciar atividades específicas de esporte / trabalho, progredindo para o retorno completo, conforme o status funcional do paciente permitir. Não há consenso sobre quando o retorno ao esporte / trabalho é apropriado após uma lesão do nervo axilar. Em geral, recomenda-se melhora da EMG e pelo menos 80% de retorno da força muscular do músculo deltoide. [3][21] Tem sido sugerido que o retorno à atividade para luxação do ombro é de aproximadamente 12 semanas e 16 semanas para esportes competitivos. [24][25]
- O tratamento fisioterapêutico conservador pode durar entre 3 a 6 meses. É essencial que o fisioterapeuta monitore continuamente a progressão da reinervação do nervo axilar durante o tratamento e entre em contato com o médico do paciente se não houver sinais de melhora entre 3 a 4 meses. [14][8]Nota : A progressão dessas intervenções com aumento de peso ou resistência deve ser baseada em cada paciente individualmente e em seu nível de dor e na estabilidade articular percebida durante todo um movimento controlado. [12]
Para exemplos de exercícios terapêuticos, veja Exemplos de Exercícios Terapêuticos na Reabilitação de Lesões do Nervo Axilar.
Fisioterapia Pós-Cirúrgica
Faltam pesquisas para sustentar por quanto tempo um paciente deve ser imobilizado após o reparo cirúrgico do nervo axilar. As recomendações atuais relatam que o ombro deve ser imobilizado por 4 a 6 semanas, após as quais a reabilitação deve se concentrar no aumento da amplitude de movimento e no fortalecimento do ombro. [17]
Linha de Resultado Clínico
Um tratamento padronizado ainda não é conhecido para pacientes com lesão do nervo axilar, secundária a uma luxação do ombro. No entanto, a imobilização baseada na idade, tratamentos focados na ADM, força, reeducação neuromuscular e função parecem ser um tema recorrente. Com a detecção precoce, o prognóstico para o nervo axilar lesado é bom devido ao curto período de tempo necessário para regenerar e recuperar.
Referências
- Allen J, Dean K. Recognizing, managing, and testing an axillary- nerve dysfunction. ↑ 1,01,11,21,3 Allen J, Dean K. Reconhecendo, gerenciando e testando uma disfunção do nervo axilar. Terapia atlética hoje. 2002; 7 (2): 28-29.
- Apaydin N, Tubbs S, Loukas M, Duparc F. 2.12,02,12,22,32,4 Apaydin N, Tubbs S, Loukas M, Duparc F. Springer 2010; 32: 193-201.
- Cutts S, Prempeh M, Drew S. ↑ 3,03,13,23,3 Cutts S, Prempeh M, Drew S. Ann R Coll Surg Engl. 2009: 91: 2-7.
- Duralde X. ↑ 4,004,014,024,034,044,054,064,074,084,094,104,114,124,134,144,154,164,17 Duralde X. Jornal de treinamento atlético. 2000; 35 (3): 316-328.
- Handoll HHG, Hanchard NCA, Goodchild LM, Feary J. ↑ 5,05,15,2 Handoll HHG, Hanchard NCA, Goodchild LM, Feary J. Cochrane Database of Systematic Review. 2006, 1: 1-26.
- Miller T. ↑ 6,006,016,026,036,046,056,066,076,086,096,106,11 Miller T. O Jornal da Terapia Manipulativa. 1998; 6 (4) 170-183.
- Payne M, Doherty T, Sequeira K, Miller T. ↑ 7,07,17,27,37,47,57,5 Payne M, Doherty T, Sequeira K, Miller T. Journal of Clinical Neuromuscular Disease. 2002; 4 (1): 1-6.
- Perlmutter G, Apruzzese W. ↑ 8,008,018,028,038,048,058,068,078,088,098,108,118,128,138,148,158,168,178,188,198,208,21 Perlmutter G, Apruzzese W. Sports Med. 1998; 26 (5): 351-360.
- Cox C, Kuhn J. ↑ Cox C, Kuhn J. Relatórios atuais de medicina esportiva. 2008; 7 (5): 263-268.
- McFarland E, Caicedo J, Kim T, Banchasuek P. ↑ McFarland E, Caicedo J, Kim T, Banchasuek P. Am J Sports Med. 2002; 30: 601-606.
- Visser C, Coene L, Brand R, Tavy D. 11,011,111,211,311,411,511,611,711,811,9 Visser C, Coene L, Brand R, Tavy D. Diário de cirurgia de osso e junta. Volume britânico. 1999; 81-B (4). 679-685.
- Kazemi M. ↑ 12,0012,0112,0212,0312,0412,0512,0612,0712,0812,0912,10 Kazimi M. Jornal da Associação Canadense de Quiropraxia. 1998; 42 (3): 150-155.
- Safran M. 13.013.113.213.313.413.513.613.713.813.9 Safran M. Am J Sports Med. 2004; 32 (3): 803-819.
- Neal S, Fields K. ↑ 14,0014,0114,0214,0314,0414,0514,0614,0714,0814,0914,1014,11 Neal S, Campos K. Médico da Família Americana. 2010; 81 (2): 147-155.
- Vitanzo P, Kenneally B. ↑ 15,015,115,215,315,415,515,615,715,8 Vitanzo P, Kenneally B. O Jornal da Medicina Musculoesquelética. 2009; 26: 307-311.
- Miller T. Axillary neuropathy following traumatic dislocation of the shoulder: a case study. ↑ 16,016,116,216,316,416,516,616,716,816,9 Miller T. Neuropatia axilar após luxação traumática do ombro: um estudo de caso. O Jornal de Terapia Manual e Manipulativa. 1998; 6 (4): 184-185.
- Manske R, Sumler A, Runge J. ↑ 17,017,117,217,317,417,517,617,7 Manske R, Sumler A, Runge J. Humen Kinetics-ATTI.2009; 14 (2): 45-47.
- Mamula C, Erhard R, Piva S. ↑ Mamula C, Erhard R, Piva S. Revista de Fisioterapia Esportiva Ortopédica. 2005; 55 (10): 659-664.
- Chernchujit, B. Sulcus Sign Shoulder Dislocation Instability Examination [Video]. ↑ Chernchujit, B. Sulcus Assinar Exame de Instabilidade de Deslocamento de Ombro [Vídeo]. Youtube. Publicado 18 de maio de 2008. Acessado em 28 de novembro de 2010.
- Apprehension Test [Video]. ↑ Teste de Apreensão [Vídeo]. Youtube. Publicado em 2 de junho de 2007. Acessado em 28 de novembro de 2010.
- Handoll HHG, Al-Maiyah MA. ↑ 21,021,121,221,321,4 Handoll HHG, Al-Maiyah MA. Cochrane Database of Systematic Review. 2004, 1: 1-37.
- Deyle G, Nagel K. ↑ 22,022,122,222,322,422,5 Deyle G, Nagel K. Revista de fisioterapia esportiva ortopédica. 2007; 37 (4): 192-198.
- Gibson K, Growse A, Korda L, Wray E, MacDermid J. ↑ Gibson K, Growse A, Korda L., Wray E, MacDermid J. Jornal da Terapia da Mão. 2004; 17 (2): 229-242
- Robinson M, Howes J, Murdoch H, Will E. Graham C. ↑ 24,024,1 Robinson M, Howes J, Murdoch H, Will E. Graham C. O Journal of Bone Surgery. 2006; 88 (11): 2326-2336.
- Mahaffey B, Smith P. ↑ 25,025,1 Mahaffey B, Smith P. Médico da Família Americana. 1999; 59 (10): 2773-2782.