Osteoartrite patelofemoral – Introdução:
A osteoartrite (OA) do joelho é uma condição comumente diagnosticada, com até 25% das pessoas com sinais de OA patelofemoral (PF) e até 40% dessas pessoas com OA de PF isolado [1] . OA tibio-femoral (TF) tende a ser mais focado em pesquisa e gerenciamento, em comparação com o OA PF. No entanto, a PF OA contribui para uma proporção significativa dos sintomas e prejuízos funcionais dos pacientes e deve ser tratada. Pensa-se que a Síndrome da Dor Femoropatelar seja um precursor da OA da PF, mas estudos longitudinais ainda precisam provar isso conclusivamente.
Diagnóstico
Até o momento, não há critérios de diagnóstico específicos para diagnosticar formalmente a OA de PF. Uma combinação de sinais e sintomas clínicos, bem como informações radiográficas de raios-X e ressonância magnética, são usadas para diagnosticar a OA de PF.
Recursos clínicos [2]
· Dor no joelho anterior (especialmente em atividades de carregamento, por exemplo, subir escadas) – esse é normalmente o principal achado na OA de PF.
· Crepitação do joelho
Inchaço
· Dor na compressão da PFJ
· Rigidez após sentar
· Deformidade do joelho em valgo
· Força reduzida do quadríceps
É importante observar que a dor pode não ser necessariamente originária da articulação do PF, mas também pode ser de estruturas circundantes, como a almofada de gordura, ligamentos, bursas, músculos etc. [3]
Imagem
O raio X e a ressonância magnética podem ser usados para diagnosticar a OA de PF. É importante observar que os achados nas investigações radiológicas nem sempre se correlacionam com os sintomas clínicos e verificou-se que em certos indivíduos com achados positivos na radiografia ou na ressonância magnética, não há dor no joelho ou outros sintomas de OA de PF. [2]


Raio X
A radiografia é mais comumente realizada no diagnóstico de OA de PF. No TF OA, o sistema de classificação Kellgren e Lawrence (KL) é usado, no entanto, não existe um sistema de pontuação padronizado para o PF OA. Na pesquisa, o sistema de classificação KL foi usado para pontuar OA de PF, mas não foi validado para essa finalidade.
Uma vista do horizonte é mais apropriada para visualizar adequadamente o PFJ. A presença de osteófitos, bem como o estreitamento do espaço articular, confirma os achados clínicos da OA de PF.
O raio-X também pode ser usado para interpretar a morfologia da PFJ, como a forma da troclear, onde uma troclear rasa foi associada à OA da PF.
Ressonância magnética
Achados de ressonância magnética, como lesões de cartilagem, osteófitos e lesões de medula óssea na PFJ, podem ser utilizados no diagnóstico de OA de PF. Atualmente, não existem critérios formais de diagnóstico para diagnosticar a PFJ na RM. [2]
PF OA e TF OA
PF OA e TF OA podem ser encontrados isoladamente ou em combinação. Parece haver uma relação entre os dois e ter PF ou TF OA é um fator de risco para o desenvolvimento do outro. A PFJ é frequentemente a primeira articulação a apresentar sintomas [2] . Ainda não é certo se o PF OA sempre progredirá para o OA combinado. [1]
Medidas de resultado
Atualmente, não existem medidas de resultados relatadas pelo paciente baseadas em evidências especificamente para a OA de PF. O KOOS e o WOMAC podem ser usados, mas são resultados focados na OA geral do joelho e não específicos para a OA PF. Testes de desempenho como o Timed Up and Go podem ser usados em uma população de PF OA. No entanto, esse teste pode não ser apropriado nos estágios iniciais da PF OA, pois pode não desafiar a articulação o suficiente. [1]
Osteoartrite patelofemoral – Fatores de risco:
Alinhamento anormal das articulações
O alinhamento patelofemoral, bem como o alinhamento tibiofemoral, tem sido implicado na OA PF, e o tratamento direcionado à correção de desequilíbrios pode ser útil no tratamento dos sintomas e na progressão da doença.
Alinhamento femoropatelar
Os seguintes padrões de alinhamento da patela demonstraram ser um fator de risco potencial para a OA de PF. [4]
1. Tradução lateral
2. Inclinação lateral
3. Tradução proximal ( Patella Alta )
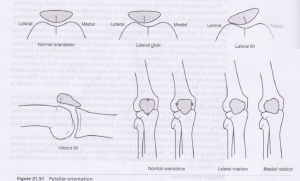

Um estudo recente realizado em 2019 por Macri et al usou a RM para confirmar que essas três posições da patela são comumente encontradas em pacientes com OA de PF. [4]
Esses problemas de alinhamento são comumente encontrados em pacientes com dor na PFJ e a hipótese é de que, ao corrigir esses problemas de alinhamento, a progressão para a OA de PF possa ser evitada. Atualmente, isso ainda é uma teoria e não foi comprovado.
Patelas posicionadas mais altas (aumento da tradução proximal foram associadas a piores sintomas de OA de PF. Isso pode potencialmente devido à falta de estabilidade, pois há mais tempo em que a patela não está confortável na tróclea.
Alinhamento Tibiofemoral
Ângulos em varo e valgo no joelho podem afetar a PFJ. OA PF lateral é mais comum em joelhos com deformidades em valgo e PF OA medial em deformidades em varo. [5] Parece que, em geral, as deformidades em valgo visam mais a PFJ. OA de PF isolado é mais comum em joelhos com valgo e OA combinado de PF e TF, bem como OA de TF isolado é mais comum em joelhos com deformidades em varo (REF).
———-
Esta gostando deste artigo de Osteoartrite patelofemoral ? Confira abaixo outros artigos e também nosso curso de Osteopatia Clínica !!
Pós-graduação em Osteopatia
———-
Morfologia Troclear Anormal
Um troclear raso é um fator de risco para o desenvolvimento de OA de PF [5] . Vários estudos mostraram que os pacientes com FP OA mais graves apresentam trocleares rasos. Eles geralmente têm osteófitos aumentados, maior estreitamento do espaço articular e mais perda de cartilagem em comparação com pessoas com trocleares mais profundos. [5]
Cinética e cinemática anormais
A diminuição da força do quadríceps demonstrou ser um fator de risco significativo nos sintomas da PFJ e no desenvolvimento da OA da PF. [2] Fraqueza ou disfunção nos músculos proximais do quadril foram implicadas na OA de PF, como glúteo médio, mínimo e abdutores do quadril inferior. [2]
Teng et al (2015) descobriram que a progressão da FP OA está relacionada ao aumento do pico de flexão do joelho na postura terminal da marcha [6] Pacientes com flexores apertados do quadril ou aqueles que não têm extensão do quadril devido à rigidez articular podem precisar aumentar a flexão do joelho para traduzir o pé para a frente. Bem como aqueles com dorsiflexão reduzida devido a músculos tensos da panturrilha ou rigidez do tornozelo.[3] Tratamentos direcionados para corrigir essas falhas biomecânicas podem retardar a progressão da OA de PF.
O alinhamento articular alterado, como discutido acima, geralmente não é um problema estrutural e é causado por desequilíbrios musculares. Por exemplo, músculos quadríceps fracos podem influenciar a translação lateral ou a inclinação da patela, um ligamento longo da patela pode causar uma tradução proximal aumentada da patela e abdutores fracos do quadril também podem levar ao aumento da rotação interna do abdômen e abdução, levando a um alinhamento patelofemoral alterado. [5]
IMC
Adultos que sofrem de dor de FP tendem a ter um IMC maior [7] . E aqueles com PF OA têm um IMC muito maior do que os controles [7] .
Há um debate sobre a associação entre IMC e PF OA. É esse achado porque a PF PF leva à diminuição da atividade e, como tal, o IMC aumenta? Ou será que o tecido adiposo produz adipocinas e cria um ambiente inflamatório que contribui para a degeneração articular?
A carga aumentada de um IMC aumentado também foi proposta como um mecanismo de dor e causa de OA de PF. No entanto, a OA também é mais comum em articulações sem peso de pessoas obesas e essas articulações não apresentam maior carga devido ao IMC. [7] Verificou-se que indivíduos obesos com OA do joelho apresentam interleucina-6 elevada e isso pode contribuir para o perfil inflamatório que acelera a degeneração da cartilagem. Ainda não foi pesquisado se uma redução no IMC pode alterar os sintomas e os achados radiológicos na OA de PF.
Tratamento
O gerenciamento no PF OA não pode ser uma abordagem “tamanho único”. Os pacientes precisam ser agrupados e elaborar planos de tratamento criados para lidar com seus fatores de risco específicos e falhas biomecânicas.
Gravação e Órtese
O objetivo da fita e do apoio patelar é afetar potencialmente o alinhamento da articulação. Callaghan et al (2015) determinaram em seu ECR que o uso de aparelho Q por 6 semanas altera o volume de lesões na medula óssea e a dor em pessoas com OA de PF. [8] A braçadeira Q altera a posição da patela, além de melhorar o contato da patela com a tróclea [2] . O taping na patela também se mostrou eficaz, mas seu mecanismo de ação é incerto e ainda não foi estudado [2] .
Exercício
O exercício continua sendo o tratamento recomendado na osteoartrite em geral. Na PF OA, exercícios direcionados com base na avaliação de pacientes individuais seriam as melhores práticas para gerenciar os sintomas e evitar degeneração adicional. Há evidências limitadas sobre o exercício no PF OA especificamente. [2]
Cirúrgico
O recapeamento da patela tem sido sugerido como uma opção cirúrgica no tratamento da OA de PF. Houve um estudo até o momento e isso não mostrou nenhuma diferença entre o grupo intervenção e controle [2]
Referências
- ↑ 1,0 1,1 1,2 Lankhorst NE, Damen J, Oei EH, Verhaar JA, Kloppenburg M, Bierma-Zeinstra SM, van Middelkoop M .. Osteoartrite e cartilagem. 1 de maio de 2017; 25 (5): 647-53.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 2.9 de Middelkoop M, Bennell KL, Callaghan MJ, Collins NJ, Conaghan PG, Crossley KM, Eijkenboom JJ, van der Heijden RA, Hinman RS, Hunter DJ, Meuffels DE. . InSeminars in artritis and reumatism 2018 1 de abril de 2018 (Vol. 47, No. 5, pp. 666-675). WB Saunders.
- ↑ 3.0 3.1 Slides do curso de Osteoartrite Patelofemoral de Robertson C. Physioplus. 2019
- ↑ 4.0 4.1 Macri EM, d’Entremont AG, Crossley KM, Hart HF, Forster BB, Wilson DR, Ratzlaff CR, Goldsmith CH, Khan KM. Journal of Orthopaedic Research®. 2019 Mar; 37 (3): 640-8.
- ↑ 5,0 5,1 5,2 5,3 EM Macri, Stefanik JJ, Khan KK, Crossley KM. Uma revisão sistemática. Cuidados e pesquisa em artrite. 2016 Oct; 68 (10): 1453-70.
- ↑ Teng HL, MacLeod TD, Link TM, Majumdar S, Souza RB. Maior momento de flexão do joelho durante a segunda metade da fase de apoio da marcha está associado à progressão da osteoartrite da articulação femoropatelar na ressonância magnética . revista de fisioterapia ortopédica e esportiva. Sep. 2015; 45 (9): 656-64.
- ↑ 7,0 7,1 7,2 7,2 Hart HF, Barton CJ, Khan KM, Riel H, Crossley KM. Uma revisão sistemática e meta-regressão e análise. Br J Sports Med. 1 de maio de 2017; 51 (10): 781-90.
- ↑ Callaghan MJ, Parkes MJ, Hutchinson CE, Gait AD, Forsythe LM, Marjanovic EJ, Lunt M, Felson DT. . Anais das doenças reumáticas. 1 de junho de 2015; 74 (6): 1164-70.
Gostou deste artigo sobre Osteoartrite patelofemoral ? Confira abaixo nosso Curso de Osteopatia Clínica e também nossa Pós-graduação em Osteopatia.
Outras dúvidas, entre em contato conosco:
campcursos@campcursos.com.br
WhatsApp (19) 99677-8054
Fone (19) 3091-0353
