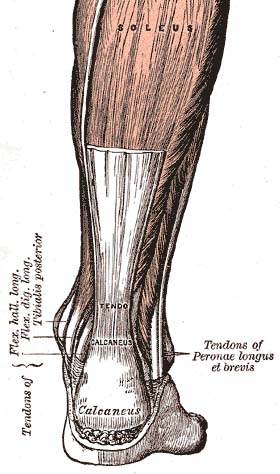
Anatomia
O tendão de Aquiles (calcâneo) é um tendão comum entre os músculos gastrocnêmio e sóleo da perna posterior. Ele conecta os dois grupos musculares (coletivamente tríceps sural) ao osso do calcâneo. Geralmente, o tendão se enrola a 90 graus em seu caminho em direção ao calcanhar, de modo que o gastrocnêmio se fixa lateralmente e o sóleo se liga medialmente. [1]
Uma bolsa subcutânea do calcâneo permite o movimento da pele sobre o tendão flexionado. Uma bursa profunda do tendão de Aquiles reduz o atrito para permitir a livre movimentação do tendão sobre o osso. [1]
Anexos
O tendão fornece um local de ligação distal para o gastrocnêmio (cabeças lateral e medial), bem como os músculos sóleo. Insere-se na superfície posterior do calcâneo (osso do calcanhar). O tendão plantar também se funde com o lado medial do tendão de Aquiles proximal ao seu local de inserção. [2]
Função
Através da ação do tríceps sural, que eleva o calcanhar e abaixa o antepé, o tendão de Aquiles está envolvido na flexão plantar do pé (aproximadamente 93% da força de flexão plantar). [1] A anatomia do tendão proporciona elasticidade (recuo) e absorção de choque no pé. [1] É o maior e mais forte tendão do corpo humano e é capaz de suportar forças tensionais produzidas pelo movimento do membro inferior. [3]
Patologia / Lesão
O tendão de Aquiles é suscetível a danos com uso repetitivo ou sobrecarga. Esses tipos de lesões geralmente ocorrem em atletas e geralmente são relacionados a esportes ou exercícios. [3]
Os tipos mais comuns de lesões são devido ao uso excessivo e aos distúrbios do tendão de Aquiles, dos quais 55% -65% são diagnosticados como Tendinopatia de Aquiles . Problemas de inserção ( Bursite Retrocalcaneal e Tendinopatia Insercional ) são responsáveis por 25% a 35% dos casos, com o restante diagnosticado como roturas parciais ou rupturas completas não diagnosticadas. [3]
A ruptura completa do tendão de Aquiles foi estimada para ocorrer a uma taxa de 5,5 a 9,9 por 100.000 na América do Norte e entre 6 a 18 por 100.000 na Europa. [4] Cerca de 60-75% das rupturas ocorrem em atividades esportivas, incluindo basquete e futebol. [3]
Exame clínico
Palpação
O pé é plantarflexed contra resistência ou gravidade (peso corporal), enquanto observa a perna posterior.
Exame
Tendinopatia de Aquiles
- Palpação e exame físico
- O VISA-A é um questionário autoadministrado que avalia os sintomas e seu efeito na atividade física em pacientes com tendinopatia de Aquiles crônica.
Ruptura de Aquiles
- O teste de Matles é um teste de diagnóstico visual para suspeita de ruptura do tendão de Aquiles.
- O teste de Thompson é usado para identificar a presença de uma ruptura completa do tendão de Aquiles e é realizado apertando o bezerro.
Técnicas Fisioterapêuticas
Tendinopatia de Aquiles
Um resumo das intervenções terapêuticas para a Tendinopatia de Aquiles pode ser encontrado no Kit de Ferramentas da Tendinopatia de Aquiles .
Ruptura de Aquiles
O tratamento ideal da ruptura aguda de Aquiles é um tópico altamente contestado [8] , mas pode ser dividido em:
- Operador Aberto
- Operador Percutâneo
- Tipos não-operatórios. [3]
Se um médico advoga por uma abordagem não cirúrgica, o pé é tipicamente colocado em um molde ou tala, de tal forma que é mantido em flexão plantar. Este tratamento pode ser combinado com a fisioterapia precoce. [9]
Mais recentemente, as diretrizes baseadas em evidências para a gestão de ruptura do tendão de Aquiles foram divulgadas pela Academia Americana de Cirurgiões Ortopédicos (AAOS). Nenhuma das recomendações tem uma classificação de “forte”, mas as recomendações de consenso baseadas na opinião de especialistas defendem a necessidade de um histórico detalhado do paciente e exame físico no diagnóstico. [4][8] O grupo também recomenda uma abordagem mais cautelosa no tratamento cirúrgico para certos pacientes, incluindo aqueles com diabetes e / ou neuropatia, com 65 anos ou mais, que sejam obesos ou que tenham estilos de vida sedentários, imunocomprometidos e que use tabaco. [4] As únicas recomendações classificadas como “moderadas” em força (evidências de qualidade justa) foram especificamente para intervenções pós-operatórias . Estas foram as sugestões para:
- Rolamento de peso protetor e
- Uso de um dispositivo de proteção que permita a mobilização de 2 a 4 semanas após a operação. [8][4]
Uma revisão sobre o tema defende a educação dos pacientes sobre os riscos e benefícios potenciais de cada tipo de tratamento, incluindo tipos operatórios e não-cirúrgicos. [8]
Cura
Uma metanálise de ensaios randomizados de reparo de ruptura do tendão de Aquiles sugeriu que uma abordagem não operatória, na qual a flexão plantar é usada para produzir aposição de tendão, pode permitir uma cicatrização adequada. A mobilização funcional e a mobilização pós-operatória modificada, incluindo exercícios diários de flexão plantar ativa, podem estimular a cicatrização do tendão e reduzir a taxa potencial de re-ruptura. [9]
Recursos
Referências
O diagnóstico e tratamento da ruptura aguda do tendão de Aquiles. Rosemont: Academia Americana de Cirurgiões Ortopédicos, 2009. Disponível em: Clinically Relevant Technologi. ↑ Tecnologi Clinicamente Relevante.
Teste de Palpação do Tendão de Aquiles (CR). Disponível em: MSK Medicine. ↑ Medicina MSK. Teste de Matles. Disponível em: Clinically Relevant Technologi. ↑ Tecnologi Clinicamente Relevante. Teste de Thompson (CR). Disponível em: Pedowitz D, Kirwan G. Achilles tendon ruptures. ↑ 8,08,18,28,3 Pedowitz D, Kirwan G. Aquiles rupturas de tendões. Comentários atuais em Musculoskeletal Medicine 2013; 6 (4): 285-293. Soroceanu A, Sidhwa F, Aarabi S, Kaufman A, Glazebrook M. Surgical versus nonsurgical treatment of acute achilles tendon rupture. ↑ 9,09,1 Soroceanu A, Sidhwa F, Aarabi S, Kaufman A, Glazebrook M. Cirurgia versus tratamento não cirúrgico da ruptura aguda do tendão de Aquiles. J Bone Joint Surg Am 2012; 94 (23): 2136-2143.